腰痛を根本から理解し、正しく対策するために|春日部市・田中接骨院

目次
- 腰痛とは?|定義と分類
- 腰痛の主な原因|筋肉・関節・神経・内臓由来の痛み
- 腰痛のリスク因子|生活習慣、職業、心理的要因
- 急性腰痛と慢性腰痛の違い|ぎっくり腰と長引く痛み
- 科学的に裏付けられた治療法と対策
- 運動療法の重要性|ストレッチ、筋トレ、体幹トレーニング
- 腰痛予防のための生活習慣改善|座り方・寝方・歩き方
- 腰痛を訴える人に多い誤解|「安静第一」はもう古い?
- 接骨院でできる腰痛ケア|田中接骨院の対応
- 腰痛でお悩みの方へ|来院のご案内とご相談方法
- 参考文献
はじめに
腰痛は日本人の多くが一度は経験すると言われている身近な不調であり、厚生労働省の国民生活基礎調査(令和元年)によると、男女ともに自覚症状の上位に位置しています。特にデスクワークや長時間の立ち仕事、育児や介護など、腰に負担のかかる現代生活の中で、腰痛は「国民病」とも呼ばれるほど一般的な問題となっています。
しかし、腰痛と一口に言ってもその原因は非常に多岐にわたり、痛みの感じ方や改善方法も人それぞれです。間違った認識や不適切な対処法により、慢性化してしまうケースも少なくありません。
本記事では、埼玉県春日部市の田中接骨院が、腰痛に悩むすべての方に向けて、最新の医学知識や臨床経験に基づいた正しい情報をわかりやすくお伝えします。痛みの本当の原因を理解し、日常生活や仕事、スポーツのパフォーマンス向上にもつながる「根本改善」を目指すための第一歩として、ぜひお読みください。
1. 腰痛とは?|定義と分類
・腰痛の定義
「腰痛」とは、文字通り腰部(腰椎およびその周辺)に感じる痛みや違和感の総称です。一般的には「肋骨の下縁から臀部の上端まで」の範囲に生じる痛みを指し、その症状は「ズキズキする」「重だるい」「突っ張る」「チクチクする」など多様です。
医学的には、腰痛は以下のように定義されています:
腰部に痛みまたは不快感を生じる症状で、明らかな外傷や原因が判明しないことも多いが、日常生活動作に支障をきたすことがある。
腰痛の85%以上は、画像検査などで明確な異常が見つからない「非特異的腰痛(non-specific low back pain)」に分類され、残りの15%程度が「特異的腰痛(specific low back pain)」とされます。
・腰痛の分類
① 非特異的腰痛(原因不明の腰痛)
これは、筋肉や靭帯、椎間関節、筋膜などに起因すると考えられているもので、ぎっくり腰や慢性腰痛の大半がここに含まれます。X線やMRIなどの画像検査を行っても明らかな原因が見つからないため、「異常なし」と言われてしまうこともありますが、実際には筋肉の緊張や姿勢の悪さ、心理的ストレスなどが密接に関わっているケースが多くあります。
② 特異的腰痛(原因が明確な腰痛)
構造的・器質的な原因が明確で、治療方針が異なる場合にはこちらに分類されます。代表的なものは以下の通りです:
- 椎間板ヘルニア
- 脊柱管狭窄症
- 圧迫骨折(骨粗鬆症由来含む)
- 感染(脊椎炎など)
- 腫瘍(転移性腫瘍を含む)
- 内臓疾患由来の関連痛(腎臓、膵臓、婦人科疾患など)
これらの特異的腰痛は緊急性を要する場合もあり、整形外科的評価や精密検査が必要となります。
・痛みの持続期間による分類
腰痛は痛みが続く期間によっても分類されます:
- 急性腰痛:発症から4週間以内(例:ぎっくり腰)
- 亜急性腰痛:発症から4〜12週間
- 慢性腰痛:発症から12週間以上続く場合
この分類は、治療法や生活指導の選択にも大きく関わってきます。特に慢性化するほど、筋力低下や不安感、抑うつなどの心理的側面が影響することが明らかになっており、包括的な対処が求められます。
・「腰痛は症状であり、病名ではない」
腰痛はあくまで「症状」であって「病気の名前」ではありません。したがって、正確な診断や評価を通じて、「どのような原因で腰痛が起きているのか」を明らかにすることが、的確な治療の第一歩になります。
2. 腰痛の主な原因|筋肉・関節・神経・内臓由来の痛み
腰痛の背景には、様々な身体的要因が複雑に絡み合っています。ここでは、臨床でよく見られる4つの代表的な原因(筋・骨格系、神経、内臓、心理的要素)を解説し、なぜ痛みが起きるのかを理解する手がかりを提供します。
・筋肉・筋膜・靭帯の損傷(筋・骨格系)
腰痛の中で最も多いのが、筋・筋膜性腰痛です。これは長時間の不良姿勢、反復動作、重い荷物を持つ、急激な動作などにより、腰部の筋肉や筋膜が緊張・損傷することで起こります。
- 代表例:ぎっくり腰(急性筋・筋膜性腰痛)
- 症状:動作開始時の鋭い痛み、一定姿勢後の強張り感
- 対処法:数日~1週間の安静と、炎症後の積極的なリハビリ
・椎間関節や仙腸関節の障害
脊柱を支える「椎間関節」や骨盤の「仙腸関節」に微細なズレや不安定性が生じると、局所の炎症や可動域の低下を引き起こし、慢性腰痛の原因となることがあります。
- 特徴:腰の奥深い場所に感じる鈍い痛み、片側に強く出ることも
- 検査:徒手検査、動作痛の評価、MRIなど
特に仙腸関節障害は、妊娠・出産後の女性やスポーツ選手に多くみられます。
・神経の圧迫や刺激(神経根性腰痛)
腰椎の間から出る神経が圧迫されると、神経根の炎症が起こり、坐骨神経痛などの症状を引き起こします。
- 原因例:
- 椎間板ヘルニア(髄核が飛び出し神経を圧迫)
- 脊柱管狭窄症(加齢で神経の通り道が狭くなる)
- 症状:
- 腰から臀部、太もも、ふくらはぎにかけての放散痛や痺れ
- 長距離を歩くと痛みが増す(間欠性跛行)
このタイプの腰痛は、保存療法に加え、神経ブロックや手術が必要となる場合もあります。
・内臓疾患由来の関連痛
内臓に問題がある場合、その痛みが腰部に「関連痛」として現れることがあります。特に以下のような臓器の障害では注意が必要です。
- 腎臓:腎盂腎炎、尿管結石 → 背部~側腹部にかけての強い痛み
- 膵臓:膵炎 → みぞおち〜背中にかけての放散痛
- 婦人科:子宮内膜症、卵巣嚢腫 → 骨盤〜腰周囲の鈍痛
- 消化器:大腸憩室炎、便秘など → 下腹部の張りと腰痛
こうした腰痛は、運動や姿勢に関係なく出現することが多く、発熱や吐き気、排尿異常などを伴う場合には早急な内科的評価が必要です。
・心因性腰痛・ストレス関連腰痛
最近では、精神的・心理的ストレスが筋緊張を引き起こし、腰痛の原因となる「心因性腰痛」や「中枢性感作」が注目されています。特に以下のような方は要注意です。
- 慢性的な不安や抑うつ状態
- 仕事や家庭のストレスが大きい
- 痛みに対する過度な不安(恐怖回避思考)
このようなケースでは、単なる筋骨格アプローチだけでなく、心身両面からの支援が効果的です。接骨院と医療機関の連携も必要になる場合があります。
このように、腰痛は「単純な筋肉疲労」と片付けられないほど多様な原因を持っています。正確な評価と、原因に即したケアが不可欠です。
3. 腰痛のリスク因子|生活習慣、職業、心理的要因
腰痛は誰にでも起こり得る症状ですが、日常生活や仕事、心理状態によって発症のリスクは大きく左右されます。ここでは、科学的に示されている「腰痛のリスク因子」について詳しく見ていきましょう。
① 生活習慣のリスク因子
▸ 長時間の座位姿勢・運動不足
長時間同じ姿勢で座っていると、腰部の筋肉や椎間板に持続的な圧力がかかり、血流が滞ることで疲労物質が蓄積されやすくなります。特に猫背や前かがみの姿勢は、腰椎の自然な湾曲(前弯)を損ない、慢性腰痛の原因になります。
- 座りっぱなしのデスクワーク
- 車の長距離運転
- テレビやスマートフォンの長時間使用
▸ 運動不足と体幹筋の弱化
身体を支える「体幹筋(インナーマッスル)」が弱くなると、腰椎に直接負担がかかり、日常の何気ない動作でも腰を痛めやすくなります。特に腹横筋や多裂筋の低下は、慢性腰痛との関連が高いとされています。
▸ 睡眠不足・不規則な生活
睡眠不足は回復力を妨げるだけでなく、痛みに対する感受性を高め、慢性腰痛を悪化させるリスク要因です。また、夜型生活や交代制勤務も自律神経のバランスを崩し、痛みを長引かせる要因になります。
② 職業・身体活動によるリスク因子
▸ 肉体労働(建設業、介護職、農業など)
重い物を持ち上げる・中腰での作業・繰り返し動作が多い職業では、腰部への負担が集中します。特に、準備運動や持ち上げ方の工夫をせずに行う動作は、急性腰痛(ぎっくり腰)の発生率を高めます。
▸ デスクワーカー(事務職、IT、会計業など)
動かない時間が長くなることで筋肉の血行が悪化し、筋緊張・姿勢不良が蓄積されます。エルゴノミクス(人間工学)に配慮された椅子やデスク環境の整備が腰痛予防には欠かせません。
▸ スポーツ活動(特に回旋動作の多い競技)
野球・テニス・ゴルフなど、腰の回旋動作が多いスポーツでは、左右非対称の動作により筋バランスが崩れやすくなります。過剰なトレーニングや身体の使い方の誤りは、腰椎分離症や筋筋膜性腰痛を引き起こすことがあります。
③ 心理的・社会的リスク因子(イエローフラッグ)
心理的・社会的要因が腰痛の発症や慢性化に関わっていることは、数多くの研究で明らかになっています。このような要因は「イエローフラッグ」と呼ばれ、医療現場でも重要視されています。
| イエローフラッグの例 | 内容 |
|---|---|
| 痛みに対する過度な恐怖 | 「動くと悪化するのでは」と思い込み、活動量が低下 |
| うつ症状・不安感 | 痛みの知覚が強くなり、睡眠の質も低下 |
| 職場のストレス | ハラスメント、人間関係、労働環境の不満など |
| 裁判・補償申請中 | 補償問題が未解決な間、回復が遅れる傾向 |
こうした要因を見落とすと、身体的治療だけでは改善が見られず、患者さんが「治らない腰痛」に苦しむことになります。信頼関係を築き、心理社会的背景も踏まえた対応が必要です。
腰痛は単なる「身体の不調」ではなく、生活・職業・こころの状態など、多方面にわたるリスク因子が複雑に関係しています。田中接骨院では、こうした多角的な視点をもとに、個別最適なケアをご提供しています。
4. 急性腰痛と慢性腰痛の違い|ぎっくり腰と長引く痛み
腰痛には、痛みの出方や持続期間により「急性」と「慢性」に分類され、それぞれで対応方法や注意点が異なります。この章では、よくある「ぎっくり腰」も含めて、急性腰痛と慢性腰痛の違いを整理していきましょう。
・急性腰痛とは?|いわゆる“ぎっくり腰”
急性腰痛とは、突然発症し、数日〜数週間で自然軽快する腰痛を指します。代表的なものが「ぎっくり腰(急性筋・筋膜性腰痛)」で、正式には急性腰痛症と呼ばれています。
▸ 発症の特徴:
- 「洗顔時に前かがみになった瞬間」
- 「くしゃみをしたとき」
- 「荷物を持ち上げた直後」
など、軽微な動作をきっかけに突如として腰に鋭い痛みが走り、そのまま動けなくなることもあります。
▸ 原因とメカニズム:
主に以下の要因が重なった時に起こります。
- 腰部の筋・筋膜の微細な損傷
- 関節包や靭帯の緊張
- 椎間関節のロッキング(詰まり)
画像検査では異常が見つからないことが多く、「原因不明」とされがちですが、筋膜の炎症や拘縮が関係していると考えられています。
▸ 対応と注意点:
- 48〜72時間以内の急性期:安静にしすぎず、できる範囲で日常生活を維持することが重要です。
- 温冷療法・手技療法・微弱電流療法などで早期回復を促します。
- 無理に動かすことは禁物ですが、「寝たきり」になると回復が遅れやすいため注意が必要です。
・慢性腰痛とは?|3ヶ月以上続く腰の不快感
慢性腰痛は、発症から12週(3ヶ月)以上続く腰の痛みを指し、国内では約8割がこのタイプに該当します。痛みの強さはそれほどでなくても、常に「違和感」や「鈍痛」が続くため、日常生活の質(QOL)を大きく損ないます。
▸ 慢性化の要因:
- 炎症後の筋拘縮や姿勢の癖
- 体幹筋の筋力低下と柔軟性の欠如
- 痛みに対する過度な恐怖心(痛みの悪循環)
- 睡眠不足・精神的ストレス
▸ 現代医学の視点:
近年では「中枢性感作(central sensitization)」という現象が注目されており、痛みの信号が脳内で過剰に増幅されることで、原因が軽度であっても痛みが続いてしまうことがわかっています。
▸ 慢性腰痛の対策:
- 運動療法(特に体幹トレーニングや有酸素運動)
- 認知行動療法や心理的アプローチ
- 生活習慣の改善(睡眠、ストレスコントロールなど)
慢性腰痛には「多面的アプローチ」が有効であり、単なるマッサージや一時的な治療だけでは根本解決に至らないことが多いです。
・急性腰痛と慢性腰痛の違いまとめ
| 項目 | 急性腰痛 | 慢性腰痛 |
|---|
| 発症時期 | 突然 | 徐々に、または急性の持続 |
| 痛みの期間 | ~4週間以内 | 12週以上 |
| 痛みの質 | 鋭い、動作で激痛 | 鈍い、重だるい |
| 主な原因 | 筋膜の損傷、椎間関節障害 | 筋力低下、心因性、感作 |
| 治療方針 | 急性期ケア+早期運動 | 生活習慣改善+運動療法+心理的支援 |
田中接骨院では、患者様一人ひとりの状態を評価し、急性か慢性かを見極めたうえで適切な施術と生活指導を行っております。単なる「痛み止め」ではなく、根本的な改善と再発予防を目的としたサポートが可能です。
5. 科学的に裏付けられた治療法と対策
腰痛の治療には多くの方法が存在しますが、現代では「科学的根拠(エビデンス)」に基づいた治療が重要視されています。ここでは、国際的な診療ガイドラインや臨床研究に基づいて推奨される代表的な腰痛治療法を、田中接骨院の臨床現場と照らし合わせながらご紹介します。
・急性腰痛に対するエビデンス重視の対応
▸ 安静にしすぎないことが重要
従来は「とにかく安静」が一般的でしたが、近年の研究では「可能な範囲で身体を動かすこと」が痛みの軽減と回復の促進に効果的とされています。
◯参考:Airaksinen et al., European Guidelines for the Management of Acute Non-Specific Low Back Pain (2006)
- 数日間の相対的安静 → その後は日常生活に徐々に復帰
- コルセットは短期間のみに使用(依存を避ける)
▸ 微弱電流・温熱療法・手技療法の活用
田中接骨院では、急性腰痛の初期に微弱電流治療(マイクロカレント)や温熱療法を併用することで、組織修復と痛みの軽減をサポートします。
- 微弱電流:炎症の抑制と細胞修復を促進
- 手技療法:硬くなった筋膜や関節の可動性回復
・慢性腰痛に対する多角的アプローチ
▸ 運動療法(エクササイズ)の有効性
慢性腰痛の治療で最も推奨されているのが運動療法です。体幹の筋力強化・柔軟性の向上により、再発防止にもつながります。
◯参考:Hayden JA et al. Exercise therapy for treatment of non-specific low back pain. Cochrane Review, 2005
- 体幹トレーニング(腹横筋、多裂筋の活性化)
- ヨガやピラティス(柔軟性と筋持久力向上)
- 有酸素運動(歩行、軽いジョギング)
田中接骨院では、徒手療法と組み合わせて、患者様の状態に合わせたセルフエクササイズ指導も行っています。
▸ 心理的アプローチと教育(ペインエデュケーション)
慢性腰痛では「恐怖回避思考」や「痛みに対する不安」が悪循環を引き起こすため、**正しい知識の提供(ペインエデュケーション)**が極めて重要です。
◯参考:Linton SJ, A cognitive-behavioral approach to the treatment of chronic back pain, J Consult Clin Psychol, 2000
- 「動くことで悪化する」という誤解を払拭
- 痛みの仕組みをわかりやすく解説
- リラクゼーションや呼吸法などの導入
接骨院でも、患者様との会話の中で痛みへの不安を和らげ、前向きな行動変容を促すことができます。
・物理療法と徒手療法の併用効果
エビデンスでは「単独のマッサージ」や「一時的な電気治療」のみでは再発予防に限界があるとされており、複合的な施術の重要性が示されています。
田中接骨院では、以下のような施術を統合的に活用しています:
- ハイボルテージ療法:深部の炎症抑制と疼痛軽減
- 関節モビライゼーション:関節可動域の改善
- 筋膜リリース・トリガーポイント療法:硬結した筋肉を弛緩
- ストレッチ指導:再発防止に重要なセルフケア
・医療機関との連携と判断基準
以下のようなケースでは、接骨院での対応に加えて整形外科との連携や検査が必要です:
- 下肢への強いしびれ、麻痺
- 排尿・排便障害(馬尾症候群の疑い)
- 腫瘍や感染の既往がある場合
- 骨粗鬆症による圧迫骨折の可能性
当院では、必要に応じて専門医への紹介も行い、安全かつ的確なケアを提供します。
腰痛治療においては、「○○すれば治る」という万能な方法は存在しません。患者様一人ひとりの状態を評価し、エビデンスと経験に基づいた最適な組み合わせを提案することが、私たちの役割です。
6. 運動療法の重要性|ストレッチ、筋トレ、体幹トレーニング
腰痛の予防・改善において、運動療法は最も科学的に効果が立証されたアプローチの一つです。慢性的な腰痛は、筋力の低下や柔軟性の不足、そして誤った身体の使い方によって悪化・再発する傾向があるため、適切な運動によって機能を正常に戻すことが回復への近道です。
この章では、接骨院や自宅で実践できる運動療法の基本として、ストレッチ・筋トレ・体幹トレーニングの3つに焦点を当てて解説します。
・ストレッチ|硬くなった筋肉・筋膜を柔らかく
▸ 腰痛と関係の深い筋肉
腰に痛みが出ると、以下の筋群が過緊張を起こしやすくなります:
- 腸腰筋(太ももの付け根〜腰椎)
- 大腿四頭筋・大腿筋膜張筋(もも前・外側)
- ハムストリングス(もも裏)
- 背部筋群(脊柱起立筋、腰方形筋など)
これらの筋が硬くなることで骨盤の傾きや姿勢が崩れ、さらに腰部に負担がかかる「負のスパイラル」が生まれます。
▸ ストレッチの目的と実践ポイント
- 筋緊張の緩和と血流改善
- 正しい姿勢の維持
- 動作時の可動域の確保
ポイント: 呼吸を止めず、20~30秒かけてゆっくり伸ばすことが重要。反動をつけずに“伸ばされ感”を意識します。
・筋力トレーニング|支える力を高める
▸ 腰を守る「天然のコルセット」
筋肉は腰椎を支える“生きたコルセット”のような役割を果たします。特に以下の筋群を強化することで、腰への負担を大きく軽減できます。
- 腹横筋(お腹の奥のインナーマッスル)
- 多裂筋(背骨の安定に関与)
- 腹斜筋(姿勢の維持と回旋に関与)
- 臀筋群(骨盤と股関節の安定化)
◯参考:Hodges PW et al., Spinal control: the rehabilitation of back pain. 2003.
▸ 初心者にもできる自重トレーニング例
- ドローイン(腹横筋の活性化)
仰向けでお腹を凹ませて5秒キープ。息を止めずに10回程度。 - ヒップリフト
仰向けで膝を立て、お尻をゆっくり持ち上げる。臀部の引き締めに効果。 - プランク
体幹を一直線に保ち、腹筋に力を入れて姿勢を30秒〜60秒キープ。
無理をせず、正しいフォームを重視して継続することが鍵です。
・体幹トレーニング(コアスタビリティ)|“動ける腰”のために
▸ 動作中の安定性を高める
「腰痛のある方は動いていない」のではなく、「動けるだけの安定性を失っている」ケースが多く見られます。
特にゴルフやテニス、野球などの回旋スポーツでは、体幹が不安定だと腰を代償的に使いすぎ、痛みに直結します。
▸ バランストレーニングや動的トレーニングの導入
- バランスディスクやボールの上で体幹を安定させる訓練
- クロスクロールやバードドッグといった四つ這いでの動的コントロール
これらのトレーニングは、単なる筋力強化ではなく神経-筋制御の再構築を目的とし、「姿勢制御の再教育」にもつながります。
・運動療法を継続するコツ
- 痛みゼロを目指さない:「少し違和感がある」程度は問題ありません。
- 記録をつける:どのエクササイズが効いたかを可視化することでモチベーションが維持できます。
- 習慣化の工夫:朝の歯磨き後、入浴後、寝る前など生活の一部に組み込むことが重要です。
田中接骨院では、施術に加えてその方に合った運動療法プランの提案・指導を行い、「その場しのぎ」ではない根本改善を目指しています。
7. 腰痛予防のための生活習慣改善|座り方・寝方・歩き方
腰痛は一度改善しても、再発するケースが非常に多いのが現実です。その多くが、日常生活の「動作のクセ」や「習慣」が原因となっています。ここでは、腰に負担をかけないための基本的な生活動作(座り方・寝方・歩き方)について、姿勢や動作のポイントを詳しく解説します。
・正しい座り方|長時間の座位を腰痛にしない工夫
▸ 座位姿勢の崩れが招く腰痛
デスクワークや車の運転など、座ったままの時間が長くなると、骨盤が後ろに倒れて「猫背姿勢」になりやすくなります。この姿勢は腰椎の前弯が消失し、椎間板や筋膜に強いストレスを与えます。
▸ 腰にやさしい座り方のポイント
- 骨盤を立てて座る(坐骨で支える)
- 背もたれには軽くもたれる程度
- 足裏全体を床につけ、膝の角度は90度
- 30〜60分ごとに立ち上がって軽くストレッチを行う
▸ サポートツールの活用
- ランバーサポート(腰当て)を椅子に設置
- 骨盤を立たせるクッション(バランスディスクなど)
- 高さ・角度を調整可能な机・椅子の導入(エルゴノミクス)
・正しい寝方・寝具の選び方|睡眠中の腰へのケア
▸ 睡眠中の姿勢が腰痛の原因になることも
寝具が柔らかすぎたり、寝る姿勢が悪いと、腰に不要な負担がかかり、朝起きたときに痛みが強く出ることがあります。
▸ 腰にやさしい寝方のポイント
- 仰向け寝:膝の下にクッションを入れて腰椎の過伸展を防ぐ
- 横向き寝:膝の間にタオルやクッションを挟むと骨盤の捻じれ防止
- うつ伏せ寝は、腰椎の反りが強くなるため長時間は避けましょう
▸ 寝具の選び方
- マットレス:柔らかすぎず、硬すぎず、体圧分散性が高いもの(高反発ウレタンやラテックスなど)
- 枕:首と肩の隙間を埋め、頭部が水平に保てる高さと形状
体格や体重、寝返りのしやすさによって最適な寝具は異なるため、実際に試してみることが重要です。
・正しい歩き方|毎日の動きが腰に影響する
▸ “歩き癖”が腰痛の原因に
歩行中に、以下のような特徴があると腰に余計な負担がかかります:
- 猫背・前傾姿勢で歩く
- 片足ばかりに体重をかける癖がある
- 歩幅が小さく、足を引きずるような歩き方
- 踵から着地せず、べた足歩きになる
▸ 腰にやさしい歩き方のポイント
- 背筋を伸ばし、耳・肩・骨盤が一直線にそろうように意識
- 視線は前方15〜20メートル先に向ける
- 肩甲骨を軽く動かすように腕を振る
- 歩幅を少し大きくし、踵→足裏→つま先の順で着地
普段から「正しく歩く」ことを意識するだけでも、腰への負担を大幅に減らすことができます。
・その他の生活習慣改善ポイント
| シーン | 腰痛予防の工夫 |
|---|---|
| 洗顔・歯磨き | 中腰ではなく膝を軽く曲げるor片足を前に出す |
| 靴下・ズボンの着脱 | 座った状態で行う |
| 重い物を持ち上げる | 腰からでなく、膝を曲げて体を沈めてから持ち上げる |
| 育児・介護 | 片方の腰にだけ負担をかけないよう左右交互に |
生活の中には、腰に無意識に負担をかけてしまう動作がたくさんあります。田中接骨院では、施術だけでなく、患者様の生活動作を細かく観察・指導することで、“再発しない身体”づくりをサポートしています。
8. 腰痛を訴える人に多い誤解|「安静第一」はもう古い?
腰痛があるとき、多くの方がまず思い浮かべるのは「安静にしていれば治る」という考えです。しかし、これは過去の常識であり、現在では過度な安静は逆効果とされていることをご存じでしょうか?
このセクションでは、腰痛にまつわる“よくある誤解”を科学的に紐解きながら、正しい認識を身につけるための情報をお伝えします。
・誤解①「腰が痛いときは動いてはいけない」
▶︎ 真実:むしろ“適度に動く”ほうが回復が早い
急性期(発症から48〜72時間)の強い炎症を除き、痛みが和らいできた段階では、日常動作をできる範囲で再開する方が回復が早いという研究結果が複数あります。
◯参考:Waddell G et al. (2005). “Guide to the Prevention of Low Back Pain.” BMJ Clinical Evidence.
- 安静にしすぎると筋力や柔軟性が低下
- 血流も滞り、回復が遅れる
- “痛み=動かしてはいけない”という恐怖思考が慢性化につながる
・誤解②「ヘルニア=即手術」
▶︎ 真実:ヘルニアでも自然に改善するケースが多い
「ヘルニアがあります」と言われると、不安に駆られる方は多いですが、椎間板ヘルニアの多くは自然吸収や保存療法で改善することがわかっています。
◯参考:Peul WC et al. NEJM. 2007; “Surgery versus prolonged conservative treatment for sciatica.”
- 約70〜80%のヘルニアは手術なしで軽快
- MRI画像に異常があっても症状がない人も多い(画像所見と症状は一致しないことが多い)
正しい評価と慎重な経過観察が重要です。
・誤解③「コルセットを巻けば安心」
▶︎ 真実:長期の使用は筋力低下を招く
コルセットは、急性期の短期間使用には効果的ですが、頼りすぎると腰を支える筋肉(特に腹横筋・多裂筋)の活動が低下し、筋力の“サボり”が進行します。
- 使い方:痛みのピーク時〜数日間に限定し、徐々に使用時間を減らす
- あくまで補助的な道具と理解することが大切
・誤解④「一度なったら一生治らない」
▶︎ 真実:「適切な対応」で多くの腰痛は改善可能
腰痛は確かに再発率が高い症状ですが、「治らない」とあきらめてしまうと、回復への道を自ら閉ざしてしまいます。
- 再発を防ぐには、“痛みがなくなった後”のケア(運動・生活指導)が鍵
- 心理的ストレスや不安への対応が長期的な改善につながる
- 接骨院での正しい評価と個別対応が早期改善・再発予防に役立つ
・腰痛に関する正しい理解が「予防と回復」の第一歩
腰痛に対する古い常識にとらわれず、最新の医療・科学の知見を知ることで、より効果的なケアや予防が可能になります。特に「動いても大丈夫」という前向きなマインドセットは、身体の回復力を引き出す大きな鍵となります。
田中接骨院では、腰痛に対する誤解を丁寧に解きほぐし、患者様が安心して自分の身体と向き合えるよう、情報提供・エデュケーションにも力を入れています。
9. 接骨院でできる腰痛ケア|田中接骨院の対応
腰痛のケアには、医療機関での治療や自宅でのセルフケアに加えて、接骨院での専門的な施術と指導が重要な役割を果たします。田中接骨院では、単に痛みを和らげるだけでなく、腰痛の原因を見極め、再発を防ぐ“根本改善”をモットーに、多面的なアプローチで施術を行っています。
・初回評価|症状の根を探る“問診と検査”
腰痛といっても、その背景や原因は人によって異なります。そのため、田中接骨院ではまず次のような丁寧な評価を行います:
- 詳細な問診:発症時期、生活習慣、職業、運動歴、既往歴などを丁寧にヒアリング
- 視診・触診:姿勢、歩き方、筋肉の張りや左右差などを確認
- 徒手検査:筋力、関節可動域、神経反射、疼痛誘発テストなど
これらをもとに、腰痛が「筋肉由来」か「関節・神経由来」か、「急性」か「慢性」かを見極め、施術プランを立てます。
・田中接骨院で行う主な施術法
▸ 手技療法(筋膜リリース・モビライゼーション)
- 筋肉の硬結やトリガーポイントを手技でほぐし、血流改善と緊張の緩和を図ります
- 背骨や骨盤の微細なズレを調整し、動作時の負荷を軽減
▸ 電気療法(微弱電流・ハイボルテージ)
- 微弱電流(マイクロカレント):損傷組織の回復を促進し、急性期の痛みに効果的
- ハイボルテージ療法:深部の筋肉や神経に刺激を与え、慢性的な痛みにも対応
▸ テーピング・サポーター療法
- 患部の安定や姿勢保持をサポートするため、必要に応じてキネシオテープやコルセットを使用します
- 特にスポーツや日常動作での痛みの軽減に効果あり
・セルフケアと再発予防のための運動指導
痛みが一時的に引いたとしても、根本的な機能障害(筋力の低下・柔軟性の欠如・誤った動作習慣)を改善しなければ再発リスクは高まります。
田中接骨院では、以下のような個別指導を行っています:
- 自宅でできるストレッチ・エクササイズの提案
- 生活動作(座り方・立ち方・歩き方)の改善アドバイス
- 動作分析に基づいた「クセの修正」指導
- スポーツや育児など、患者様の生活背景に応じた具体的提案
・他院との違い|“対話と気づき”を大切にする施術
田中接骨院の腰痛施術の特長は、単なる「治療」ではなく、患者様と一緒に解決方法を探る“パートナー型”の関わりにあります。
- 「なぜ痛みが出たのか?」を一緒に考える
- 痛みだけでなく「その人の生活」を診る
- 不安や疑問を残さない丁寧な説明
腰痛があることで「動くのが怖い」「このまま治らないのでは」といった精神的ストレスを抱える方も少なくありません。私たちはそうした不安に寄り添い、「自分の身体を取り戻す」ための支援を全力で行っています。
田中接骨院では、痛みの緩和から再発予防までトータルでサポートし、地域の皆様の健康を支えます。
10. 腰痛でお悩みの方へ|来院のご案内とご相談方法
腰痛に悩んでいる方の多くは、「どこに行けばいいかわからない」「この痛みは放っておいても大丈夫なのか?」と、不安な気持ちを抱えたまま我慢してしまいがちです。しかし、腰痛は早期に正しく対応すれば、改善できる症状です。ここでは、田中接骨院でのご相談方法や来院の流れについてご案内します。
・田中接骨院はこんな方におすすめです
- 慢性的な腰痛で病院や整体に通っても良くならない
- ぎっくり腰を繰り返している
- デスクワークや家事で腰が常に重だるい
- 病院では「異常なし」と言われたが、痛みが続いている
- 腰の痛みを気にせず、仕事やスポーツを楽しみたい
- 根本的に体を見直したいと考えている
当院では、その場しのぎではなく「原因を突き止めて」「再発しない体づくり」をサポートします。
・ご来院の流れ
① ご予約・お問い合わせ
お電話、もしくは当院公式サイト・LINEよりご予約いただけます。
▶︎ 田中接骨院公式サイト
▶︎ TEL:048-689-3914
※当日予約も可能な場合があります。お気軽にご連絡ください。
② 問診・評価
丁寧なカウンセリングと検査により、痛みの原因を特定します。姿勢・筋肉の状態・生活習慣など、多面的にチェックします。
③ 施術開始
症状に応じて手技療法、物理療法、テーピング、運動指導などを組み合わせた最適な施術を行います。
④ アフターケア・再発予防
ご自宅でのストレッチ指導、正しい姿勢や動作のアドバイスを丁寧にお伝えします。再発しない身体を目指します。
・ご相談だけでも歓迎です
「今すぐ施術は不安」「とりあえず話を聞いてほしい」
そんな方も歓迎しています。
腰痛は“気づいたときがケアの始めどき”です。
ちょっとした違和感、痛みの前兆でも、お気軽にご相談ください。
・アクセス
田中接骨院
〒344-0011 埼玉県春日部市藤塚2802
TEL:048-689-3914
▶︎ 駐車場完備(最大5台)
▶︎ 春日部駅・南桜井駅から車で約10分
▶︎ 東武スカイツリーライン・バス路線も便利です
地域の皆様にとって、腰痛が不安の種ではなく、“向き合えば改善できるもの”であると感じていただけるよう、田中接骨院は全力でサポートいたします。
参考文献
本記事の内容は、医学的・運動学的な信頼性を担保するため、以下の国内外の学術文献・ガイドラインに基づいて作成されています。
1. 厚生労働省(令和元年). 国民生活基礎調査の概況
https://www.mhlw.go.jp/toukei/list/20-21.html
2. Airaksinen O, et al. (2006). European guidelines for the management of acute nonspecific low back pain in primary care. European Spine Journal, 15(Suppl 2), S169–S191.
doi:10.1007/s00586-006-1071-2
3. Hayden JA, et al. (2005). Exercise therapy for treatment of non-specific low back pain. Cochrane Database of Systematic Reviews, Issue 3.
doi:10.1002/14651858.CD000335.pub2
4. Peul WC, et al. (2007). Surgery versus prolonged conservative treatment for sciatica. New England Journal of Medicine, 356(22), 2245–2256.
doi:10.1056/NEJMoa064039
5. Hodges PW, et al. (2003). Spinal Control: The Rehabilitation of Back Pain. Churchill Livingstone, London.
6. Linton SJ, et al. (2000). A cognitive-behavioral approach to the treatment of chronic back pain. Journal of Consulting and Clinical Psychology, 68(1), 72–79.
doi:10.1037/0022-006X.68.1.72
7. Waddell G, et al. (2005). Low back pain: A review of guidelines. BMJ Clinical Evidence.
8. 日本整形外科学会・日本腰痛学会(2019). 腰痛診療ガイドライン 2019
当院の情報
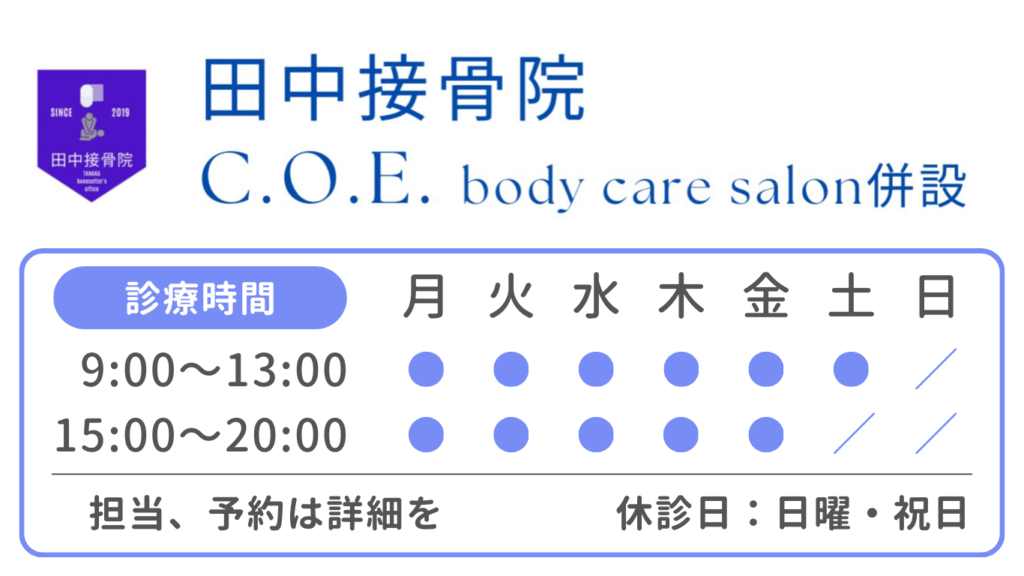
予約について
*保険施術:平日午後、土曜日は予約
*自費施術:全ての時間で予約
院名
田中接骨院
住所
〒344-0011 埼玉県春日部市藤塚2802
電話/FAX
048-689-3914
最寄り駅
藤の牛島駅より徒歩13分
駐車場
当院の前に5台分

アクセス
ユリノキ通り沿いのセブンイレブン藤塚店裏手(セブンイレブン駐車場を抜けて右折後→一つ目を左折)
Googleマップ
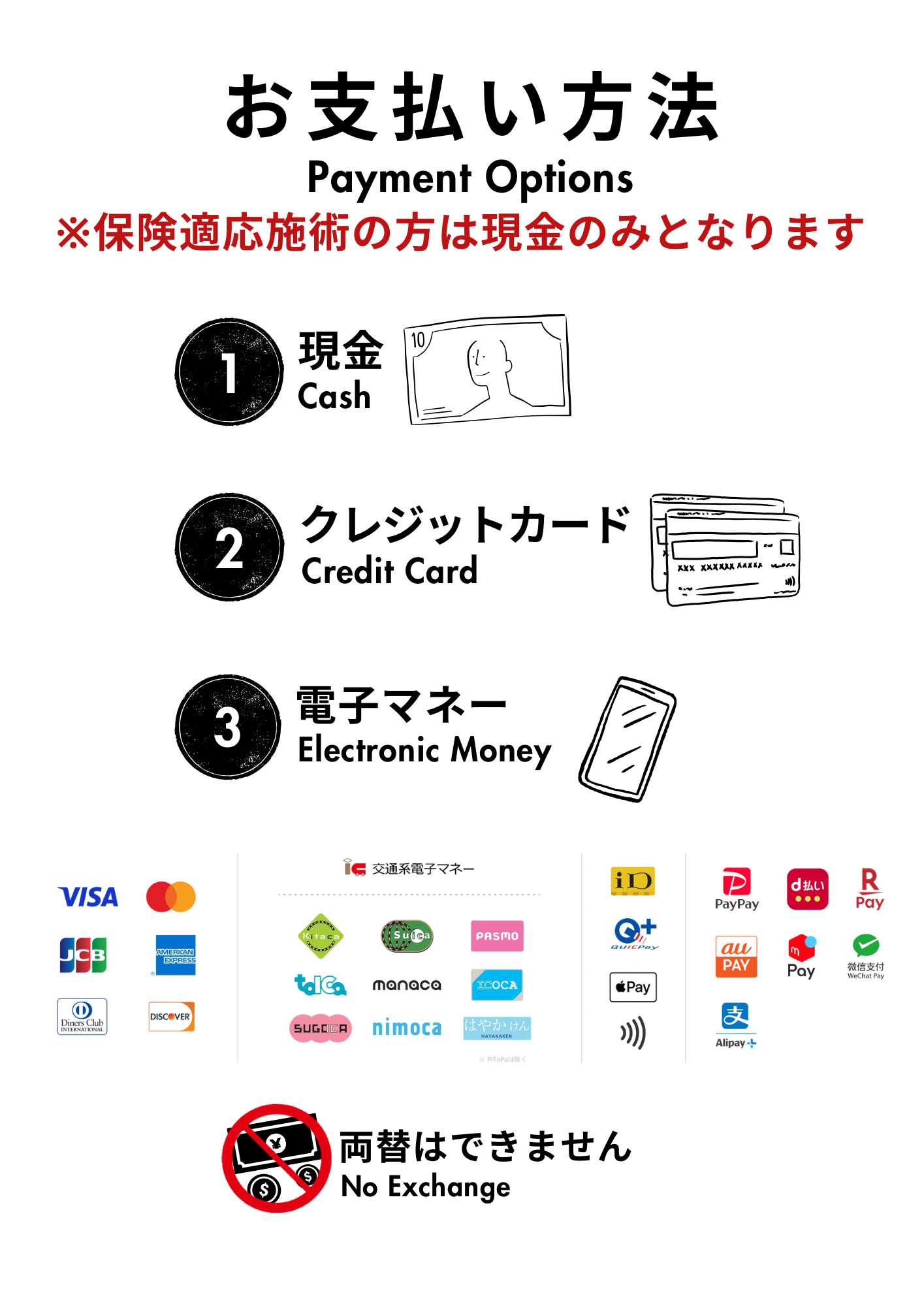
お支払方法